Контузионное изменение большеберцовой кости голеностопа — это травматическое повреждение кости, возникающее в результате непосредственного удара или сильного удара, который приводит к микротрещинам, отеку и болевым ощущениям. Такие изменения могут проявляться как в мягких тканях, окружающих сустав, так и непосредственно в самой кости, что может повлиять на её функцию и вызвать ограничения в движении.
Лечение таких травм часто включает консервативные методы, такие как покой, использование ледяных компрессов и, при необходимости, физическая реабилитация. Важно своевременно обратиться к врачу для диагностики и определения правильной тактики лечения, чтобы избежать осложнений и восстановить двигательную активность в полном объёме.
- Определение: Контузионное изменение большеберцовой кости голеностопа — это травма, вызванная ударом или сильным воздействием на область голеностопа.
- Симптомы: Боль, отек, ограничение подвижности и возможные синяки в области травмы.
- Диагностика: Основной метод — рентгенография для исключения переломов, иногда может потребоваться МРТ.
- Лечение: Консервативные методы включают отдых, лед, компрессию и противовоспалительные препараты; в тяжелых случаях — хирургическое вмешательство.
- Прогноз: При правильном лечении большинство случаев контузионных изменений заживают без осложнений.
Контузионное изменение большеберцовой кости голеностоп что это
а) Определения: • Фрагментация суставных поверхностей в области голеностопного сустава: повреждения суставного хряща и субхондральной кости в ограниченной зоне: о Костно-хрящевой фрагмент таранной кости • Обычно данный термин используется для обозначения острой стадии повреждений • Остеохондрит (или остеохондроз) рассекающий: обозначает хроническую стадию
б) Визуализация:
1. Общая информация: • Локация: о Чаще всего повреждается заднемедиальный или переднелатеральный край купола таранной кости о Также фиксируется травма нижней суставной поверхности большеберцовой кости: — Дефект часто располагается рядом с повреждением купола таранной кости о Согласно наблюдениям, вертикально ориентированный медиальный или латеральный край таранной кости является наиболее уязвимым • Размер: о В большинстве случаев • Морфологические детали: о Латеральный костно-хрящевой фрагмент таранной кости: отрыв небольшой области суставного хряща или кости о Медиальный костно-хрящевой дефект таранной кости: округлое вдавление, возникающее из-за давления на большеберцовую кость

(Слева) При рентгенографии голеностопного сустава, выполненной в проекции суставной щели, определяется типичная картина дефекта медиальной суставной поверхности купола таранной кости: чашеобразный участок просветления со склеротическим ободком. В этой проекции изменения субхондральной пластинки не выявляются. (Справа) У этого же пациента при рентгенографии голеностопного сустава в боковой проекции видно, что дефект суставной поверхности располагается позади верхушки купола таранной кости. Такая локализация является наиболее частой для медиального дефекта. На фоне участка просветления визуализируется некоторое уплощение субхондральной пластинки.
В ходе артроскопии в зоне дефекта были обнаружены кистозные изменения. (Слева) на рентгеновских снимках голеностопного сустава в передне-заднем изображении видно характерное серповидное просветление с склеротическим ободком, свидетельствующим о реактивных изменениях кости вокруг латерального дефекта суставной поверхности.
(Слева) на рентгеновских снимках голеностопного сустава в передне-заднем изображении видно характерное серповидное просветление с склеротическим ободком, свидетельствующим о реактивных изменениях кости вокруг латерального дефекта суставной поверхности.
Медиальнее дефекта субхондральная пластинка остается целой, однако на уровне дефекта она исчезает, что сигнализирует о разрушении кортикального слоя. (Справа) У того же пациента на МР-артрографии в коронарной плоскости на Т1ВИ в режиме FS определяются вдавления кортикального слоя и неровные контуры суставного хряща. Обращает на себя внимание, что полость подтаранного сустава заполнена контрастным веществом, что является нормой, отмечаемой у 15% пациентов. (Слева) В том же случае, на МР-артрографии в сагиттальной плоскости на Т1ВИ в режиме FS под фрагментом суставного хряща мы наблюдаем контрастный препарат, указывающий на нестабильность фрагмента. Хрящевые фрагменты чаще видны в сагиттальной проекции, особенно если они находятся в части купола таранной кости, изогнутом кзади. (Справа) У того же пациента во время артроскопии визуализировался манипулятор, который приподнимает нестабильный хрящевой фрагмент, а позади виден участок кости, с которого этот фрагмент был удалён.
(Слева) В том же случае, на МР-артрографии в сагиттальной плоскости на Т1ВИ в режиме FS под фрагментом суставного хряща мы наблюдаем контрастный препарат, указывающий на нестабильность фрагмента. Хрящевые фрагменты чаще видны в сагиттальной проекции, особенно если они находятся в части купола таранной кости, изогнутом кзади. (Справа) У того же пациента во время артроскопии визуализировался манипулятор, который приподнимает нестабильный хрящевой фрагмент, а позади виден участок кости, с которого этот фрагмент был удалён.
2. Рентгенография при фрагментировании суставных поверхностей голеностопного сустава: • Повреждение субхондральной части кости может проявляться по-разному: о Склерозированная серповидная линия перелома: — Проходит в субхондральном отделе от одного до другого края кости о Ограниченный дефект субхондральной части кости о Вогнутость суставной поверхности • Чашеобразный субхондральный участок просветления: о Четкий контур, склеротический ободок • Внутрисуставной костный фрагмент ± видимый внутрисуставной дефект материнской кости • При рентгенографии повреждение суставной поверхности 1 стадии по Берндту и Харти не визуализируется
3. Артрография при фрагментации суставных поверхностей голеностопного сустава: • Для подробной визуализации повреждений КТ и МРТ часто дополняются артрографией: о МРТ имеет большую чувствительность в выявлении изменений в костном мозге • Дефект суставного хряща: о Контрастное вещество наполняет углубление в зоне дефекта хряща: — В остром состоянии визуализируются четкие края дефекта — В хронической стадии видно присутствие округлых краёв о Ограничение: в хронической стадии дефект может исчезнуть: — Заполняется фиброзно-хрящевой тканью — Во время операции/артроскопии рубец определяется по мягкой консистенции • Нестабильный хрящевой или костно-хрящевой фрагмент: о Контрастный препарат проникает в пространство между фрагментом и материнской костью • Кистозные изменения в костно-хрящевом фрагменте: о Фиброзно-хрящевая ткань может образовывать «кисту» о «Киста» зачастую заполнена фиброзной тканью, а не жидкостью о Поэтому во время артрографии наблюдается переменное контрастирование кисты
4. КТ при фрагментации суставных поверхностей голеностопного сустава: • Подобные изменения, как и на рентгенограммах, но с более четким отображением • Для выявления повреждений суставной поверхности первой стадии исследование следует дополнить артрографией • На КТ-артрографии визуализируется дефект суставного хряща и затёк контрастного вещества в костный дефект: о Суставной хрящ может выглядеть целым, хотя на самом деле есть киста или склерозированная линия перелома
5. МРТ при фрагментации суставных поверхностей голеностопного сустава: • Обнаруженные изменения в значительной степени соответствуют хирургическим критериям классификации Берндта и Харти (стадии 1-5): о Существуют некоторые расхождения, обусловленные длительностью повреждения • Отек костного мозга может быть идентифицирован на любой стадии повреждения: о Распространяется от суставной поверхности радиально о Гипоинтенсивный сигнал на Т1 ВИ, гиперинтенсивный сигнал на Т2 ВИ, в STIR режиме о Со временем выраженность отека уменьшается, и в хронической стадии он может исчезнуть • В хронической стадии возможно репарация суставного хряща в области дефекта: о Но во время артроскопии будет обнаружен патологический суставной хрящ о Даже если суставной хрящ при МРТ выглядит целостным, диагноз может быть поставлен на основании изменений в костной ткани • Стадия 1: о Уменьшение интенсивности сигнала на Т2 от суставного хряща или наличие дефекта в хряще • Стадия 2: о Серповидная линия перелома проходит в субхондральном отделе от одного края к другому о ± снижение интенсивности сигнала на Т2 от суставного хряща о ± локальный дефект в суставном хряще о ± отек костного мозга • Стадия 3: о Признаки второй стадии + наличие жидкости или контрастного препарата между костно-хрящевым фрагментом и материнской костью • Стадия 4: о Вогнутый дефект суставной поверхности о ± свободный фрагмент в полости сустава • Стадия 5: о «Киста» с четкими контурами: — Гипоинтенсивный сигнал на Т1 ВИ, гиперинтенсивный сигнал на Т2 ВИ — Часто наблюдается контрастное усиление «кисты», так как она заполнена фиброзной тканью — Вокруг может наблюдаться отек костного мозга различной выраженности
6. Рекомендации по визуализации: • Лучший метод визуализации: о Наиболее точным методом является МР-артрография • Рекомендации по выбору протокола: о Вследствие малой толщины суставного хряща, исследование следует проводить с наибольшим разрешением: — Толщина срезов 3,0-3,5 мм, большой размер матрицы, небольшой размер поля зрения о Патологические изменения могут выявляться только в одной плоскости о Лучше всего изучать суставной хрящ на ППВИ в режиме FS о При МР-артрографии следует получать Т1 ВИ в трех плоскостях и изображения как минимум в одной чувствительной к жидкости последовательности

(Слева) На рисунке показана полость с четким контуром соответствующая кистозной дегенерации костно-хрящевого дефекта суставной поверхности медиального отдела купола таранной кости. При наличии кистозных изменений вероятность репарации коано-хрящевого дефекта без проведения хирургической санации низка. (Справа) При КТ-артрографии в сагиттальной плоскости в коаном режиме визуализируется кистозная дегенерация костно-хрящевого дефекта. Полость в кости имеет четкий контур. Субхондральная пластинка вдавлена, однако суставной хрящ почти не изменен, поскольку исследование проведено в хронической фазе повреждения.
Во время артроскопии были обнаружены мягкий подвижный хрящ и значительная полость. (Слева) На МРТ с контрастным усилением в коронарной проекции на Т1 ВИ в режиме FS видно диффузное контрастирование «кистозного» коано-хрящевого дефекта в куполе таранной кости.
(Слева) На МРТ с контрастным усилением в коронарной проекции на Т1 ВИ в режиме FS видно диффузное контрастирование «кистозного» коано-хрящевого дефекта в куполе таранной кости.
Такие дефекты часто заполняются фиброзной тканью, характеризующейся контрастированием. (Справа) У этого же пациента при МРТ в сагиттальной плоскоаи в режиме STIR визуализируется многокамерная структура «кистозного» костно-хрящевого дефекта. Следует отметить наличие вдавления субхондральной пластинки при относительно нормальном суставном хряще.
 (Слева) На МРТ в коронарной проекции на Т2 ВИ в режиме FS определяется отек костного мозга, подчеркивающий вдавление латерального угла купола таранной кости. Суставной хрящ выглядит ровным, однако при артроскопии была выявлена хондромаляция. (Справа) На том же МРТ в коронарной проекции на Т2 ВИ в режиме FS визуализируется частичное смещение костно-хрящевого фрагмента. Во время артроскопии было подтверждено наличие нестабильного фрагмента и кистозных изменений в подлежащей кости. Отек костного мозга на уровне задней части подтаранного сустава и медиальной лодыжки может свидетельствовать о повреждении задней области стопы или воздействии на неё повышенных нагрузок.
(Слева) На МРТ в коронарной проекции на Т2 ВИ в режиме FS определяется отек костного мозга, подчеркивающий вдавление латерального угла купола таранной кости. Суставной хрящ выглядит ровным, однако при артроскопии была выявлена хондромаляция. (Справа) На том же МРТ в коронарной проекции на Т2 ВИ в режиме FS визуализируется частичное смещение костно-хрящевого фрагмента. Во время артроскопии было подтверждено наличие нестабильного фрагмента и кистозных изменений в подлежащей кости. Отек костного мозга на уровне задней части подтаранного сустава и медиальной лодыжки может свидетельствовать о повреждении задней области стопы или воздействии на неё повышенных нагрузок.
в) Дифференциальная диагностика фрагментирования суставных поверхностей голеностопного сустава:
1. Субхондральные кисты при артрите: • Чаще имеют округлую, а не чашеобразную форму • Могут образовываться при остеоартрозе и артрите • Остеоартроз: наличие остеофитов, протяженное неравномерное истончение суставного хряща • Артрит: эрозивные изменения, равномерное истончение суставного хряща • Отек костного мозга дифференциальным признаком служить не может
2. Эрозивные изменения при артрите: • Как правило, контуры менее четкие • Первоначально эрозии возникают в области, не покрытой суставным хрящом • Обычно наблюдается диффузное равномерное истончение суставного хряща
3. Остеонекроз таранной кости: • Подсубхондрально определяется склерозированная извитая линия • Суставной хрящ повреждается только на поздних стадиях, когда происходит коллапс субхондральной кости
4. Перелом тела таранной кости: • Линия перелома проходит от верхней до нижней поверхности таранной кости
5. Фрагментация суставных поверхностей других суставов стопы: • Сходные клинические проявления могут наблюдаться при повреждениях суставных поверхностей подтаранного, таранно-ладьевидного и пяточно-кубовидного суставов • Эти суставы повреждаются реже, чем голеностопный сустав

(Слева) При КТ-артрографии в сагиттальной плоскости в костном режиме определяется дефект суставного хряща с ровным изогнутым контуром, ТИПИЧНЫМ для хронической фазы повреждения. В острой фазе дефект, как правило, имеет более четкий контур. (Справа) При КТ-артрографии в коронарной плоскости визуализируется костно-хрящевой дефект купола таранной коаи. Напротив него выявляется «целующийся» дефект большеберцовой кости. Кроме того, у пациента наблюдается нарушение срастания подтаранного сустава. (Слева) Пациент, предъявляющий жалобы на хронические боли после перелома обеих лодыжек.
(Слева) Пациент, предъявляющий жалобы на хронические боли после перелома обеих лодыжек.
При МРТ в коронарной плоскости на ППВИ определяется округлый коано-хрящевой дефект нижней суставной поверхности большеберцовой кости. Следует отметить несрастающийся перелом медиальной лодыжки. (Справа) У этого же пациента при МРТ в коронарной плоскости на Т2 ВИ в режиме FS визуализируется отек костного мозга в коано-хрящевом фрагменте. Поскольку суставной хрящ большеберцовой кости при МРТ без артрографии увидеть достаточно трудно, дефект хряща может быть недооценен. При артроскопии было выявлено полное отделение суставного хряща.
 (Слева) На МР-артрографии в сагиттальной плоскости на Т1 ВИ определяются субхондральный склероз и дефект суставного хряща большеберцовой кости, ontstaan в результате избыточной осевой нагрузки. Во время артроскопии было подтверждено разрушение суставного хряща на небольшой площади. В других отделах сустава признаки остеоартроза не были выявлены. (Справа) У этого же пациента на МРТ в коронарной плоскости на Т2 ВИ в режиме FS наблюдается горизонтальная полоса патологического сигнала, соответствующая компрессии трабекул из-за осевой нагрузки.
(Слева) На МР-артрографии в сагиттальной плоскости на Т1 ВИ определяются субхондральный склероз и дефект суставного хряща большеберцовой кости, ontstaan в результате избыточной осевой нагрузки. Во время артроскопии было подтверждено разрушение суставного хряща на небольшой площади. В других отделах сустава признаки остеоартроза не были выявлены. (Справа) У этого же пациента на МРТ в коронарной плоскости на Т2 ВИ в режиме FS наблюдается горизонтальная полоса патологического сигнала, соответствующая компрессии трабекул из-за осевой нагрузки.
г) Патология:
1. Общая характеристика: • Этиология: о Травма возникает при внутренней ротации стопы: — Всегда сочетается с разрывом передней таранно-малоберцовой связки — Тонкий хрящевой или костный фрагмент отделяется от латерального края купола таранной кости вследствие трения при сдвиге костей — На поверхности медиального края купола таранной кости возникает округлое углубление, обусловленное вдавлением большеберцовой кости — Аналогичные ограниченные изменения могут выявляться в латеральном и медиальном отделах суставных поверхностей голеностопного сустава о Воздействие избыточной осевой нагрузки: — Импрессионный перелом купола таранной кости или нижней суставной поверхности большеберцовой кости • Сопутствующие патологические изменения: о Как правило, выявляется повреждение латерального коллатерального комплекса связок о Может наблюдаться при любом переломе костей, образующих голеностопный сустав
2. Классификация фрагментирования суставных поверхностей голеностопного сустава: • Классификация Берндта и Харти: о Стадия 1: повреждение суставного хряща, кровоизлияние в субхондральном отделе кости о Стадия 2: серповидная линия перелома, пересекающая хрящ; фрагмент стабилен или частично отделен о Стадия 3: отделение костно-хрящевого фрагмента in situ о Стадия 4: отделение и смещение костно-хрящевого фрагмента о Стадия 5 (добавлена в классификацию позднее; соответствует стадии 2А): кистозные изменения костно-хрящевого фрагмента
3. Макроскопические и хирургические особенности: • Ранний период травмы или период частичной репарации: суставной хрящ визуально не изменен, однако характеризуется мягкой консистенцией при давлении артроскопическим манипулятором • Стабильный фрагмент: дефект визуализируется, однако фрагмент при давлении манипулятором не смещается • Нестабильный фрагмент: хрящевой или костный фрагмент смещается при давлении манипулятором
д) Клинические особенности:
1. Проявления: • Характерные симптомы: о Повреждения связок голеностопного сустава, сопровождающиеся длительными болями о Затяжные тупые боли о Щелчки и блокировки голеностопного сустава: — Обусловлены наличием свободного фрагмента в суставной полости или разрывом соответствующей связки
2. Течение и прогноз: • Может наблюдаться спонтанное обратное развитие: о При МРТ выявляется уменьшение выраженности отека костного мозга • Могут формироваться хронические боли, свободные фрагменты в полости сустава, остеоартроз • Многие свободные фрагменты в полости сустава подвергаются резорбции
3. Лечение: • Хондропластика, удаление поврежденных участков • Внедрение костно-хрящевых аллотрансплантатов • Мозаичная пластика
е) Диагностическая памятка:
1. Советы по интерпретации изображений: • В хронической фазе суставной хрящ в области дефекта может подвергаться репарации • В хронической фазе дефекты суставного хряща в углу купола таранной кости часто выглядят, как кисты • Следует помнить о возможном наличии костно-хрящевых фрагментов в медиальном и латеральном свободных пространствах; их часто не замечают
2. Рекомендации по составлению отчетов: • Наиболее значимой информацией для хирурга является расположение, размер и стабильность фрагмента, а не его соответствие классификационной системе
ж) Список использованной литературы: 1. Savage-Elliott I et al: Osteochondral lesions of the talus: a current concepts review and evidence-based treatment paradigm. Foot Ankle Spec. 7(5):414-22, 2014 2. Griffith JF et al: High-resolution MR imaging of talar osteochondral lesions with new classification. Skeletal Radiol. 41 (4):387-99, 2012 3. Linklater JM: Imaging of talar dome chondral and osteochondral lesions.
Top Magn Reson Imaging. 21(1 ):3-13, 2010 4. Elias I et al: Osteochondral lesions of the talus: change in MRI findings overtime in talar lesions without operative intervention and implications for staging systems. Foot Ankle Int. 27(3): 157-66, 2006 5. Berndt AL et al: Transchondral fractures (osteochondritis dissecans) of the talus. J Bone Joint Surg Am.
86-A(6):1336, 2004 6. Mintz DN et al: Osteochondral lesions of the talus: a new magnetic resonance grading system with arthroscopic correlation. Arthroscopy. 19(4):353-9, 2003 7. Higashiyama I et al: Follow-up study of MRI for osteochondral lesion of the talus. Foot Ankle Int. 21 (2): 127-33, 2000 8. De Smet AA et al: Value of MR imaging in staging osteochondral lesions of the talus (osteochondritis dissecans): results in 14 patients.
AJR Am J Roentgenol. 154(3):555-8, 1990
- Рентгенограмма, КТ, МРТ при фрагментации суставных поверхностей голеностопного сустава
- Признаки перелома тела и отростков таранной кости
- Рентгенограмма, КТ, МРТ при переломе тела и отростков таранной кости
- Признаки перелома шейки и головки таранной кости
- Рентгеновские снимки и КТ в случае перелома шейки и головки таранной кости
- Симптомы вывиха таранной кости
- Рентгенография, КТ и МРТ при вывихе таранной кости
- Записи о переломе пяточной кости с внутрисуставными признаками
- Рентгенограммы и КТ при внутрисуставном переломе пяточной кости
- Признаки внесуставного перелома пяточной кости
- Как отправить рентгенограмму
- Ответы на часто задаваемые вопросы
- Недавние травмы коленного сустава
- Болезненные ощущения в области плечевого сустава, травмы плеча, плече-лопаточный периартрит
- Хруст и щелчки в суставах
- Киста Беккера
- Боли в плечевом суставе
- Боль в колене
- ………. просмотреть все статьи
- Наличие болей по фронтальной суставной поверхности свидетельствует о возможном артрозе голеностопного сустава;
- Боли при ходьбе в области пазухи предплюсны могут указывать на подтаранный остеоартрит;
- Боли в медиально-латеральной зоне могут говорить о остеохондральных изменениях таранной кости;
- Так называемые суставные «похрустывания», в совокупности с ощущением механического блока, могут свидетельствовать о наличии остеохондрального повреждения, а остеофиты могут указывать на передний импинджмент.
- эмболия;
- тромбоз;
- применение вазоактивных медикаментов;
- расстройства липидного обмена;
- внутрикостное давление;
- нагрузка на большеберцовые кости, резкие сгибания подошв, повреждающие магистральные сосуды;
- усиливающиеся боли в области лодыжки;
- ограничение подвижности;
- возникновение отеков и хромоты.
- Полная — характеризуется гибелью клеток на уровне 90-100%.
- Локальная — проявляется потере чувствительности на наружной стороне лодыжки.
- Глубокая — затрагивает основные слои тканей.
- I — начальная стадия, при которой наблюдается сжатие субарахноидальной области, охватывающее около 10% костной ткани. На этой стадии заболевание еще не ограничивает движение, но может вызывать дискомфорт после физической активности.
- II — локализованное разрушение конкретной области кости, сопровождающееся сильными болями и трещинами.
- III — поражение костной ткани достигает 40-50%.
- IV — полное разрушение и смерть клеток костной ткани с отслоением хряща и деструктивными изменениями в кости голени. Разрушение кости вызывает утрату её функций. Коррекция асептического некроза кости голеностопного сустава требует хирургического вмешательства.
- УЗИ-диагностика. Используется неинвазивный метод для выявления воспалительных процессов и травм мягких тканей, мышц, связок, сухожилий и суставных капсул с помощью ультразвука.
- Рентгенография. Применяется при травмах: вывихах и переломах костей, а также для диагностики заболеваний суставов: артроза и артрита.
- Анализы. Стандартное лабораторное исследование крови и мочи, а также биохимический анализ крови позволяют выявить признаки воспалительных процессов, инфекций и расстройств в костной и хрящевой тканях.
- Магнитно-резонансная томография. Это высокоточный метод исследования суставов с информацией до 99%. Позволяет получать срезы тканей на различных уровнях.
- Трентал, Куратин — для повышения качества кровотока.
- Ксилофон — для активизации кальциевого обмена.
- Хондропротекторы — для восстановления хрящевой ткани.
- Витамины D, группы B — для минерализации костной ткани.
- НПВП — нестероидные противовоспалительные препараты.
- Спазмолитики — миорелаксант «Мидокалм».
Контузионное изменение большеберцовой кости в области голеностопного сустава — это травматическое состояние, которое возникает в результате прямого или непрямого воздействия на нижнюю конечность. Подобная травма может быть следствием падения с высоты, удара тяжелым предметом или дорожно-транспортного происшествия. В таких случаях мягкие ткани, окружающие кость, могут подвергаться повреждениям, что в свою очередь вызывает отёк, болевые ощущения и ограничение движений в суставе.
С точки зрения диагностики, ключевым моментом является рентгенологическое исследование, которое позволяет выявить возможные переломы или значительные изменения в структуре кости. Иногда контузионные изменения могут быть не видны на рентгенограмме, поэтому дополнительно могут потребоваться магнитно-резонансная томография или компьютерная томография для более детального анализа состояния тканей. Наиболее распространённые симптомы включают боль, отёк, синяки и ограничение подвижности в голеностопном суставе.
Лечение контузионных изменений, как правило, консервативное и включает в себя покой, применение холодных компрессов, иммобилизацию конечности и приём противовоспалительных препаратов. В некоторых случаях может потребоваться физиотерапия для восстановления функции сустава и укрепления мышц. Разработка реабилитационной программы зависит от степени повреждения и индивидуальных особенностей пациента, но важно следить за динамикой процесса восстановления, чтобы избежать возможных осложнений в будущем.
Ответ на вопрос
29.01.2013 13:42 Заключение: МРТ демонстрирует контузионные изменения на наружных мыщелках бедренной и большеберцовой костей, признаки рассекающего остеохондрита наружного мыщелка бедренной кости, повреждение заднего рога внутреннего мениска и частичное повреждение передней крестообразной связки. Установлен гонартроз первой степени. Обнаружен синовит. Возможно существование как консервативной терапии, так и необходимости операции? Дмитрий
Если травма достаточно свежая — лечение стоит начинать с проведения полноценного курса консервативного лечения. Контузионные изменения мыщелков — подразумевают костную травму и наличие внутрикостного кровоизлияния. Подобная травма требует разгрузки сустава до 4-6 недель, симптоматическую терапию, ЛФК, ФТЛ. После проведения лечения можно будет оценить степень восстановления сустава, и определиться с тем, на сколько изменения мениска и связок дают соответствующую симптоматику, и можно ли обойтись консервативным лечением, либо потребуется операция. С уважением, Игорь Григорьевич.
Задать вопрос



Главная боковая колонка


БЛИЖАЙШАЯ КОНСУЛЬТАЦИЯ: Швейцарская университетская клиника. г.Москва, метро Таганская. Пнд — Птн. Звоните. Рецепшин: 8(495) 641-59-99 / 8(495) 782-50-10 / 8(903) 006-66-70
Последние новости
—// Международная конференция в г. Навои, Узбекистан. Доклад, мастер-класс. 14.10.2023 —// Конференция в Новосибирске. Доклады, мастер-класс. 30.09.2023 —// Евразийский ортопедический форум, г. Казань.
22-24.06.2023 Выступление на форуме, презентация авторской методики по стабилизации плечевого сустава. —// «Артроскопическая и реконструктивная хирургия коленного сустава» Live surgery» курс, Приглашенный эксперт. 16-17.04.2023г.Москва, Балчуг. —// Узбекистан. Проведение показательных артроскопических операций на коленном и плечевом суставе.
Институт ортопедии-травматологии, 05.2022 г.Ташкент. —// Выступление на 1 съезде травматологов-ортопедов Приволжского ФО, 05.2022г. Нижний Новгород. —// Приглашенный эксперт 6 Международной образовательной школы «Артромастер» . г.Казань. 03.2022.
Презентация авторской методики «Армирование плече-лопаточных связок при нестабильности плечевого сустава». — //Выступление на конференции «Артромост» 2021, Москва. проведение матер класса — //Ташкент, Самарканд / 11.2021. выступление на конференции и проведение показательных операций (см. репортаж на YouTub) — //Евразийский ортопедический форум, онлайн клуб, вебинар 10.2021 «Первичный вывих плеча. Консервативное, либо оперативное лечение?» —- // 05.2021 «Привычный вывих плеча, варианты продвинутых техник стабилизации». — //Приглашенный эксперт, участие в форуме МРО РОРР «Онлайн диагностика 3.0» Москва. 04.2021. — //Приглашенный эксперт 5 Международной образовательной школы «Артромастер» . г.Казань. 03.2021. — На канале YouTube выложено новое видео «Артроскопический шов передней крестообразной связки» — С января 2021 прием и оперативное лечение поровдятся на базе «Швейцарской университетской клиники» г.Москва.
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ в диагностике повреждений стопы и голеностопного сустава

Какие методы лучевой диагностики используются при травмах стопы и голеностопного сустава? Какие преимущества имеет компьютерная томография по сравнению с рутинной рентгенографией? Возможно ли при помощи компьютерной томографии определить эффективность про
#02/00 Ключевые слова: Медтехника, Medtech 2000-02-24 00:00 50316 просмотров
Н. К. Витько, кандидат медицинских наук А. Б. Багиров, доктор медицинских наук, профессор Ю. В. Буковская, С. В. Зинин Клиническая больница № 1 Медицинского центра Управления делами Президента РФ, Москва
Какие методы лучевой диагностики используются при травмах стопы и голеностопного сустава? Какие преимущества имеет компьютерная томография по сравнению с рутинной рентгенографией? Возможно ли при помощи компьютерной томографии определить эффективность проводимого лечения?
Переломы костей голеностопного сустава и стопы относятся к числу наиболее распространённых травматических повреждений опорно-двигательного аппарата. По различным источникам, их доля составляет около 10-15% от общего числа травм.
Особенностью переломов костей области голеностопного сустава является высокая частота внутрисуставных повреждений. Разрушение суставных хрящей и субхондральных пластин существенно отягощает течение заболевания, ухудшает прогноз лечения и реабилитации таких больных. Неудовлетворительные результаты при лечении внутрисуставных переломов голеностопных суставов составляют до 28%.
Аналогичная тенденция прослеживается при переломах костей стопы. Наибольшее клиническое значение имеют повреждения пяточной и таранной костей. Так, переломы пяточной кости составляют около 60% от переломов костей предплюсны и 2% — от всех переломов. Результаты консервативного лечения чаще неудовлетворительные.
Переломы пяточной кости в 75% случаев затрагивают подтаранный сустав, при этом 80% из них связанны со смещением отломков. Это приводит к несоответствию и нарушению совместимости суставных поверхностей, раннему возникновению дегенеративных изменений, повторным болевым синдромам и инвалидизации.
Учитывая, что большая часть больных с переломами костей стопы и голеностопного сустава — трудоспособные люди, становится ясным необходимость их расширенного и детального лучевого обследования.
При исследовании голеностопного сустава используются стандартные укладки в боковой наружной, задней и задней с внутренней ротацией (на 10-150) проекциях. Методики их проведения описаны во многих руководствах по рентгенологии и не требуют отдельного рассмотрения.
Однако рентгенография не может предоставить всю необходимую для травматолога информацию. Поэтому пациенту с переломом голеностопного сустава показано проведение рентгеновской компьютерной томографии (КТ).
Точность КТ-исследования во многом зависит от толщины «среза» и шага подачи стола. Ширина коллимации более 3 мм многими авторами считается неадекватной для выявления переломов без смещения отломков. Идеальная толщина «среза» при традиционной КТ составляет 2 мм и менее. Шаг подачи стола также не должен превышать 2 мм.
Спиральная компьютерная томография предпочтительна благодаря минимальному времени сканирования.
Во всех случаях исследование проводится в аксиальной плоскости. При шаговой КТ с толщиной «среза» 3 мм дополнительно может использоваться коронарная проекция. Томография с шириной коллимации 1-2 мм позволяет ограничиться аксиальными исследованиями. Возможность мультипланарных и трехмерных реконструкций улучшает информативность КТ без дополнительного облучения.
Следует отметить, что при компьютерной томографии голеностопного сустава и стопы лучевая нагрузка на пациента относительно низка. Например, при выполнении 60 аксиальных проекций на томографе Somatom plus 4 (Siemens) эффективная поглощенная доза составляет менее 0,1 м3в, что сопоставимо с рентгенологическим исследованием.
Главным преимуществом компьютерной томографии является возможность детального изучения горизонтальной суставной поверхности большеберцовой кости. Нередко при КТ выявляются дополнительные линии перелома и отломки. КТ позволяет точно определить общую площадь суставной поверхности отломков, диастаз между ними, угловое и мультипланарное смещение, положение мелких осколков.
| Рисунок 1. Боковая рентгенограмма правого голеностопного сустава. Перелом заднего края больше берцовой кости со смещением отломка вверх и кзади |
Данные томографии определяют тактику лечения. Так, при переломах заднего отростка (третьей лодыжки) уточняется примерная площадь его суставной поверхности (рис. 1, 2). В случаях, когда площадь отломка превышает 1/3 всей горизонтальной суставной поверхности большеберцовой кости и имеется смещение отломка назад и кверху более 2 мм, больному показан остеосинтез.
Разрушение суставной поверхности большеберцовой кости происходит не случайно, а определяется механизмом травмы и действующими силами натяжения связок голеностопного сустава. Выделяются переломы большеберцовой кости с образованием четырех типов фрагментов: передневнутреннего, задневнутреннего, передненаружного и задненаружного.
Чаще всего выявляются задневнутренние переломы.
| Рисунок 2. Аксиальная компьютерная томограмма голеностопных суставов после наложения гипсовой повязки. Определяются две дополнительные линии перелома большеберцовой кости в косой фронтальной плоскости. Площадь суставной поверхности отломков превышает тр |
КТ позволяет визуализировать переход линий перелома на внутреннюю лодыжку, не определяемых на рентгенограммах.
На серии последовательных сканов с точностью до 1 мм измеряется рентгеновская суставная щель между лодыжками и блоком таранной кости на обеих ногах.
Безусловным преимуществом компьютерной томографии является возможность визуализации повреждения дистального межберцового сочленения. Количественная оценка диастаза рентгеновской щели между берцовыми костями и ротации малоберцовой кости позволяет выявить еще одну возможную причину нестабильности голеностопного сустава и болевого синдрома (рис. 3).
| Рисунок 3. Аксиальная компьютерная томограмма голеностопных суставов. (а) Патологический диастаз между медиальной лодыжкой и блоком таранной кости правой ноги. (б) Диастаз дистального межберцового сочленения. Визуализируется винт в эпифизе большеберцо |
Компьютерная томография предоставляет отличные возможности для оценки результатов как консервативного, так и хирургического лечения. Несмотря на возможные линейные артефакты от металлических конструкций, всегда можно определить правильность сопоставления отломков и устранение патологического расхождения между ними или костями (рис. 3).
Топографо-анатомически и функционально стопа неотделима от голеностопного сустава. В большей степени это относится к задней части стопы.
Рентгенография пяточной и таранной кости, а также связанных с ними суставов обычно выполняется совместно с исследованием голеностопного сустава. При необходимости может осуществляться и рентгенография пяточной кости в аксиальной проекции. Однако частенько это затрудняется из-за выраженного болевого синдрома.
Обязательными в исследовании переднего и среднего отделов стопы являются ее рентгенография в подошвенной, косой и строго боковой проекциях. Однако ввиду сложности анатомического строения стопы и проекционного наложения костей, участвующих в формировании нескольких суставов, рентгенография не может удовлетворить хирургов. Лишь частично эту проблему решает рентгенография с прямым многократным увеличением. Поэтому переломы костей стопы являются показанием для проведения компьютерной томографии.
Методика КТ стопы не отличается от исследования голеностопного сустава. Область сканирования включает всю стопу, начиная от горизонтальной суставной щели голеностопного сустава.
Важность пяточной кости в образовании трёх суставов и её подверженность гравитационной нагрузке всего тела привлекает внимание травматологов.
| Рисунок 4. Аксиальная компьютерная томограмма пяточных костей после наложения гипсовой повязки. (а) Перелом правой пяточной кости в области подтаранного сустава. Линия перелома проходит через пазуху предплюсны. Перелом правой ладьевидной кости (б) Много |
Перелом пяточной кости обычно происходит вследствие компрессии на подтаранный сустав между таранной костью и землей. Линия перелома проходит косо через заднюю таранную суставную поверхность (рис. 4). При этом образуется два основных внутрисуставных отломка: передневнутренний (сустентакулярный) и задненаружный.
Сустентакулярный фрагмент прочно крепится к таранной кости межкостной связкой пазухи предплюсны. Фиксирующая роль передневнутреннего отломка имеет принципиальное значение. Одна из основных задач травматолога сводится к сопоставлению с ним свободного задненаружного фрагмента.
Вне зависимости от способа предполагаемой фиксации отломков — внутрикостного или внекостного — существует ряд клинически актуальных вопросов, на которые компьютерная томография может дать однозначные ответы.
Прежде всего это касается количества внутрисуставных отломков. Прогноз лечения ухудшается, если визуализируются более двух фрагментов.
Также стоит отметить, что близость линии перелома к медиальной поверхности пяточной кости является важным фактором. Наихудшие прогнозы у переломов, проходящих через пазуху предплюсны. В некоторых случаях фиксация фрагментов к таранной кости оказывается недостаточной для нормального функционирования суставов.
В отличие от сустентакулярного отломка задненаружный, как правило, имеет подвывих по отношению к таранной кости, плоскостное и угловое смещение. Точное количественное их измерение при КТ конкретизирует задачу травматологу при фиксации отломков.
| Рисунок 5. (а) Боковая косая рентгенограмма стопы. Перелом пяточной кости в области подтаранного сустава с образованием подтаранного отломка. Смещение задненаружного отломка кверху (б) Аксиальная компьютерная томограмма пяточных костей. Основная л |
При интероперационном остеосинтезе через боковой доступ важно заранее оценить, будет ли задненаружный фрагмент прикрыт латеральной стенкой тела пяточной кости. Это взаиморасположение лучше всего визуализируется в коронарной плоскости (рис. 5).
На аксиальных изображениях оценивается сохранность отростка, поддерживающего таранную кость. Это объясняется тем, что металлические конструкции, фиксирующие отломки, оптимально проводить через sustentaculum.
Для восстановления длины стопы необходима целостность латеральной стенки тела пяточной кости. Аксиальные топограммы предоставляют возможность рентгенологу оценить целостность кортикального слоя латеральной стенки.
Пяточная кость участвует в образовании пяточно-кубовидного и таранно-пяточно-ладьевидного суставов. При этом основная нагрузка от веса тела распределяется на пяточно-кубовидный сустав. Наличие внутрисуставных переломов в этих суставах вредно для прогноза.
Кроме детализации выявленных переломов, важно изучить форму поврежденной пятки для ее нормализации. Количественно измеряется переднезаднее укорочение, верхненижний коллапс и угловая (варусная или вальгусная) ротация пяточной кости.
| Главным преимуществом компьютерной томографии является возможность детального изучения горизонтальной суставной поверхности большеберцовой кости. Нередко при КТ выявляются дополнительные линии перелома и отломки. КТ позволяет точно определить общую площадь суставной поверхности отломков, диастаз между ними, угловое и мультипланарное смещение, положение мелких осколков |
Переломы таранной кости не имеют таких жестких закономерностей, как пяточной. Чаще они бывают многооскольчатыми, осложняются асептическим некрозом (рис. 6).
| Рисунок 6. Аксиальная компьютерная томограмма на уровне подтаранных суставов. Многооскольчатый длительно существующий перелом правой таранной кости. Асептический некроз таранной кости |
Блок таранной кости — наиболее характерное, после коленного сустава, место возникновения отсекающих остеохондритов. Типичные места их обнаружения: задневнутренний и передненаружный сегменты блока. Кроме того, таранная кость — второе по частоте (около 25%) возникновения, вслед за большеберцовой костью, место стресс-переломов. В половине случаев они не выявляются рентгенографически и почти всегда возникают в блоке таранной кости.
Стресс-переломы костей предплюсны выявляются не более чем в 9% случаев. Они носят название «маршевых переломов», хотя встречаются не только у военных, но и у спортсменов и просто тучных людей.
| Рисунок 7. Аксиальная компьютерная томограмма правой стопы на уровне ладьевидной кости. Визуализируется дополнительная наружная большеберцовая кость — вариант развития |
Причинные факторы болей в области стопы могут заключаться в повреждениях синхондрозов между дополнительными косточками и костями стопы, а В повреждении связок, находящихся рядом с сессамовидными костями. Наиболее распространённые локализации таких травм находятся в соединениях между дополнительной наружной большеберцовой и ладьевидной костями, синхондрозах между задним отростком таранной кости и треугольной костью, а В области сессамовидных костей, таких как вторая кубовидная и треугольная кости (рис. 7). Компьютерная томография помогает выявить не только варианты анатомического строения, но и наличие травматических повреждений.
Таким образом, травматическое повреждение стопы и голеностопного сустава требует расширенного рентгенологического исследования. Компьютерная томография должна стать рутинным методом исследования этой области ввиду высокой ее информативности.
Новые программные решения для компьютерных томографов, появляющиеся в последние годы, создают дополнительные возможности для травматологов, интересующихся этим методом. Например, компьютерная дизартикуляция предоставит полную пространственную информацию о состоянии суставных поверхностей, а режим флюороскопической томографии позволит проводить минимально инвазивные манипуляции под наблюдением КТ в реальном времени. Всё это предполагает рост интереса к научным исследованиям на основе рентгеновской компьютерной томографии среди пациентов с травмами в ближайшие годы.
Симптоматика артроза
Симптомы артроза могут быть различными исходя из локализации, а также типологии дегенерации тканей голеностопного сустава:
Диагностика недуга
История болезни
Очень часто пациенты с остеоартртрозом заднего стопного отдела и голеностопа сообщают о предшествующих данному недугу различных травмах: разрывах связок, костных переломах и пр. В этом случае специалисту важно определить не только возраст тех или иных повреждений, но и сами поврежденные на тот момент структуры.
Если в анамнезе отсутствуют ранее возникшие повреждения, врач рассматривает возможность наличия наследственной предрасположенности к заболеванию.
Суставы при ходьбе и беге принимают вес тела, и ежедневно подвергаются большой нагрузке. При неудачной постановке стопы или падении на прямые ноги случается внутрисуставной перелом.
Повреждение сосудов в суставном хряще или окклюзии артерий, характерная для ряда заболеваний, приводит к иннервации кровоснабженияи развитию некроза таранной кости. В начале процесса ткани отмирают локально, затем патологический процесс распространяется на всю кость.
При отсутствии своевременного лечения некроза голеностопного сустава пациенту грозят обездвиживание и инвалидность.
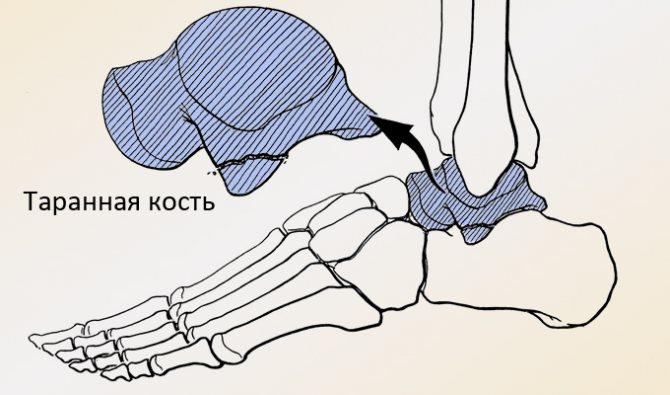
Немного анатомии
Надпяточную костьформирует одна из частей губчатой предплюсны. Ее формирует головка, тело и соединяющая шейка. Головка смыкается с ладьевидной костью, тело, покрытое на 60% суставным хрящом, сочленяется с латеральной и задней лодыжкой наподобие вилки.
Тыльный отросток обладает боковыми и медиальными бугорками, соединяющимися через сухожилия. Кровоснабжение суставов осуществляется через малоберцовую, заднюю и переднюю большеберцовую артерии, а также их ответвления.

Из-за уникальной анатомической архитектуры после травмы, окклюзии периферических артерий происходит патологическая ишемия. Состояние сопровождается субъективными симптомами некроза таранной кости голеностопного сустава.
Причины и признаки
Патологические состояния могут быть вызваны: красной волчанкой, артритами, болезнью Гоше, анемией и сахарным диабетом.
Также к асептическому некрозу приводят:
Симптомы некроза из-за схожести болевых признаков болезнь часто принимают за артроз. Разница состоит в быстрой прогрессиисубъективных признаков и возрасте пациентов. Повреждение голеностопных суставов чаще случается у активных людей 20-45 лет.

Основные клинические проявления посттравматического асептического некроза левой таранной кости включают:
При усугублении симптомов требуется медицинское вмешательство, иначе болезнь может привести к инвалидности.
Стадии развития и уровни поражения сустава при некрозе
Уровень повреждения при нарушенном артериальном кровообращении зависит от эффективности работы коллатеральных сосудов, которые поддерживают кровоснабжение тканей. Болезнь развивается в три стадии:
Классификация по стадиям
Симптомы асептического некроза в области голеностопа служат индикатором уровня поражения. Для более детальной диагностики используется рентгеновский снимок, который позволяет специалисту точно установить стадию заболевания.
Диагностика
Медицинские специалисты определяют причины заболевания, осуществляют визуальный осмотр пациента и назначают диагностические процедуры. Это необходимо для создания точной клинической картины и разработки персонализированного лечебного плана.
Инструментальная диагностика включает рентген, МРТ, КТ и анализы крови. Патологические изменения в суставах часто выявляются уже на первой неделе обследования. Для окончательного подтверждения диагноза спустя пять дней проводятся микроскопические анализы, повторно подтверждающие наличие некроза жировых клеток.

В целом, для диагностики применяются следующие методы.
Терапия
Подход к лечению основывается на применении фармацевтических средстви процедур, выбранных в соответствии с текущей стадией болезни. В типичных ситуациях для терапии асептического некроза блока применяются следующие препараты:

Для достижения положительных результатов предусмотрена реабилитация.
В программу входит ЛФК, восстанавливающая двигательные функции. Устраняют спазмы и стимулируют кровоток с помощью массажа. Для нагрузок суставов голеностопа больным предлагают ортез и ортопедические стельки. Больные получают рекомендации по восстановлению, профилактике болезни, образу жизни.
Лечение некроза таранной кости
Чтобы избавиться от боли и дискомфорта как можно скорее, важно обратиться за профессиональной помощью. Я, Максим Банецкий, опытный ортопед, специализируюсь на лечении заболеваний таранной кости.
Как специалист с обширным опытом, я стремлюсь предоставить вам информацию о методах лечения некроза таранной кости. Осознавая уникальность каждого случая, я разрабатываю индивидуальные планы терапии для каждого пациента. Мои подходы включают современные методы диагностики и лечения, включая физиотерапию, медикаментозное лечение и, при необходимости, оперативное вмешательство.
Не жертвуйте своим комфортом — обратитесь за консультацией уже сегодня и начните путь к здоровым и крепким стопам прямо сейчас!








